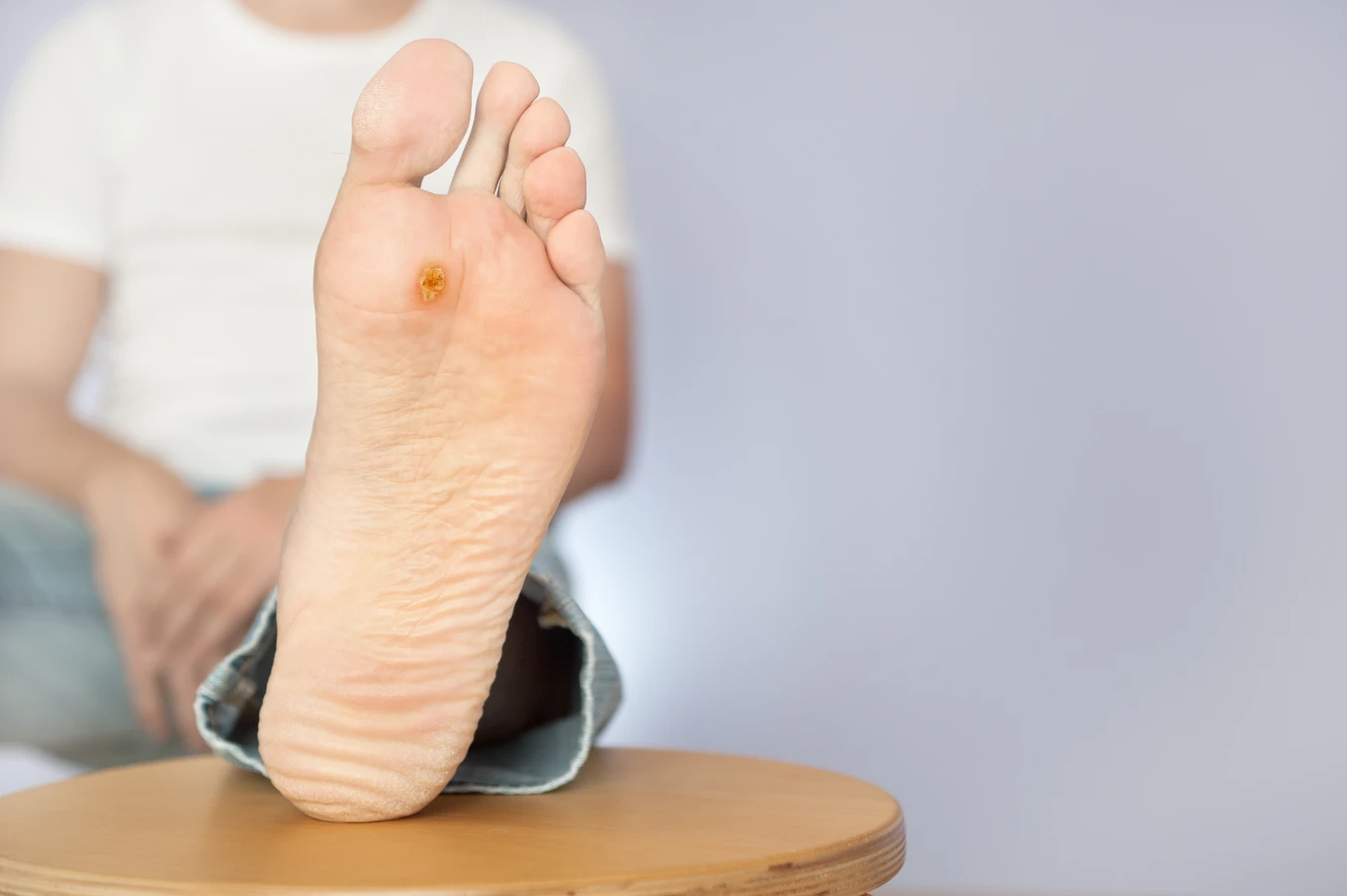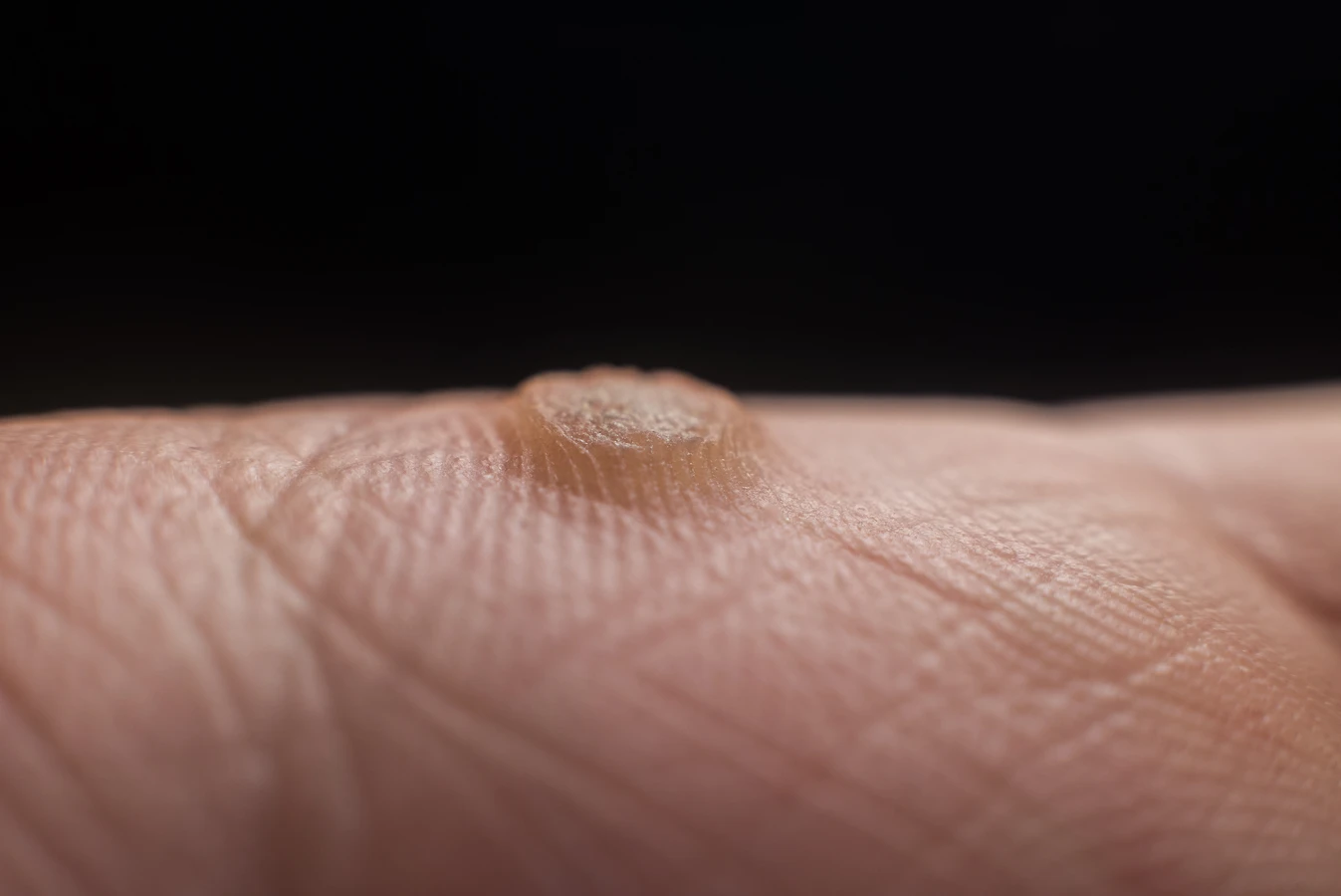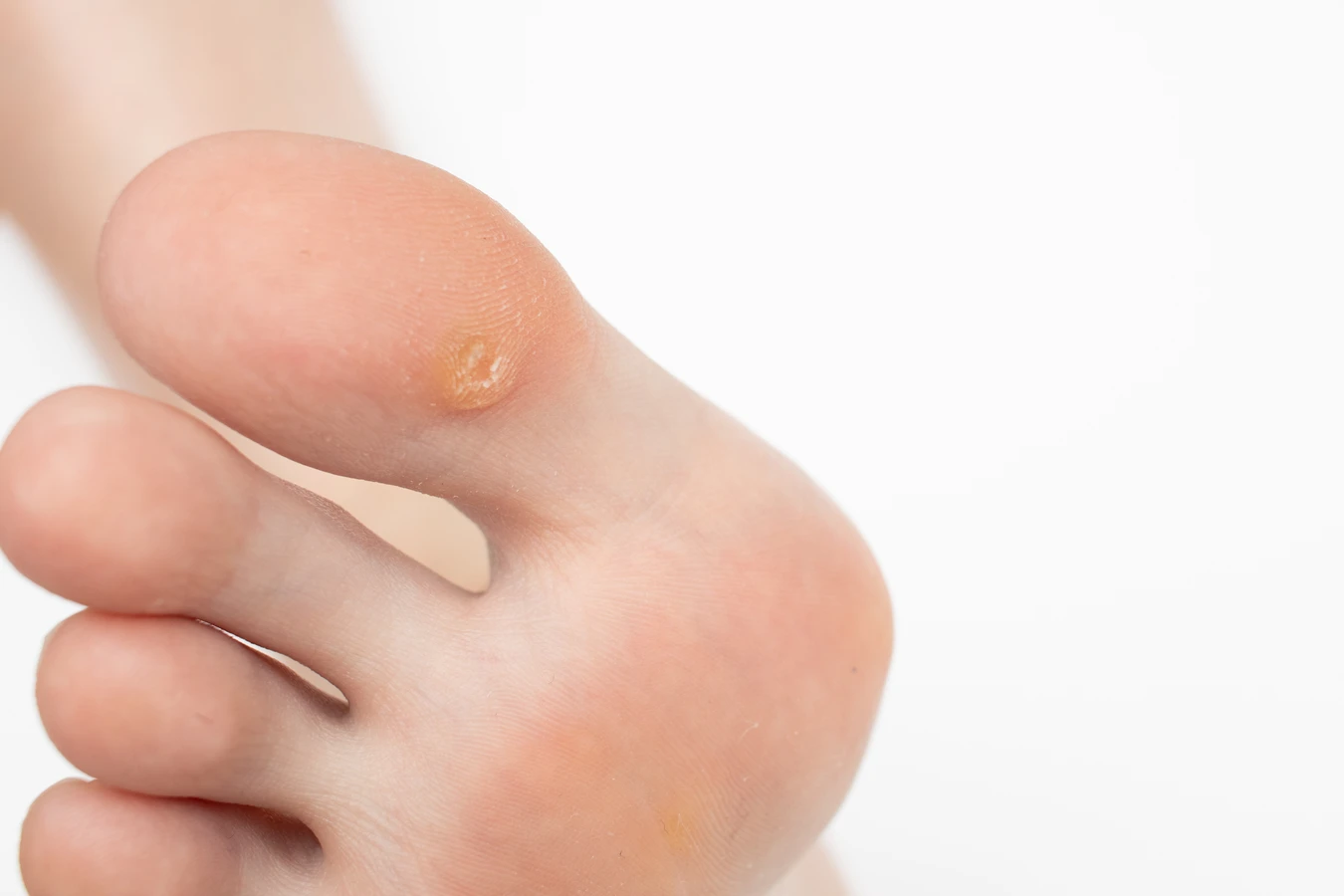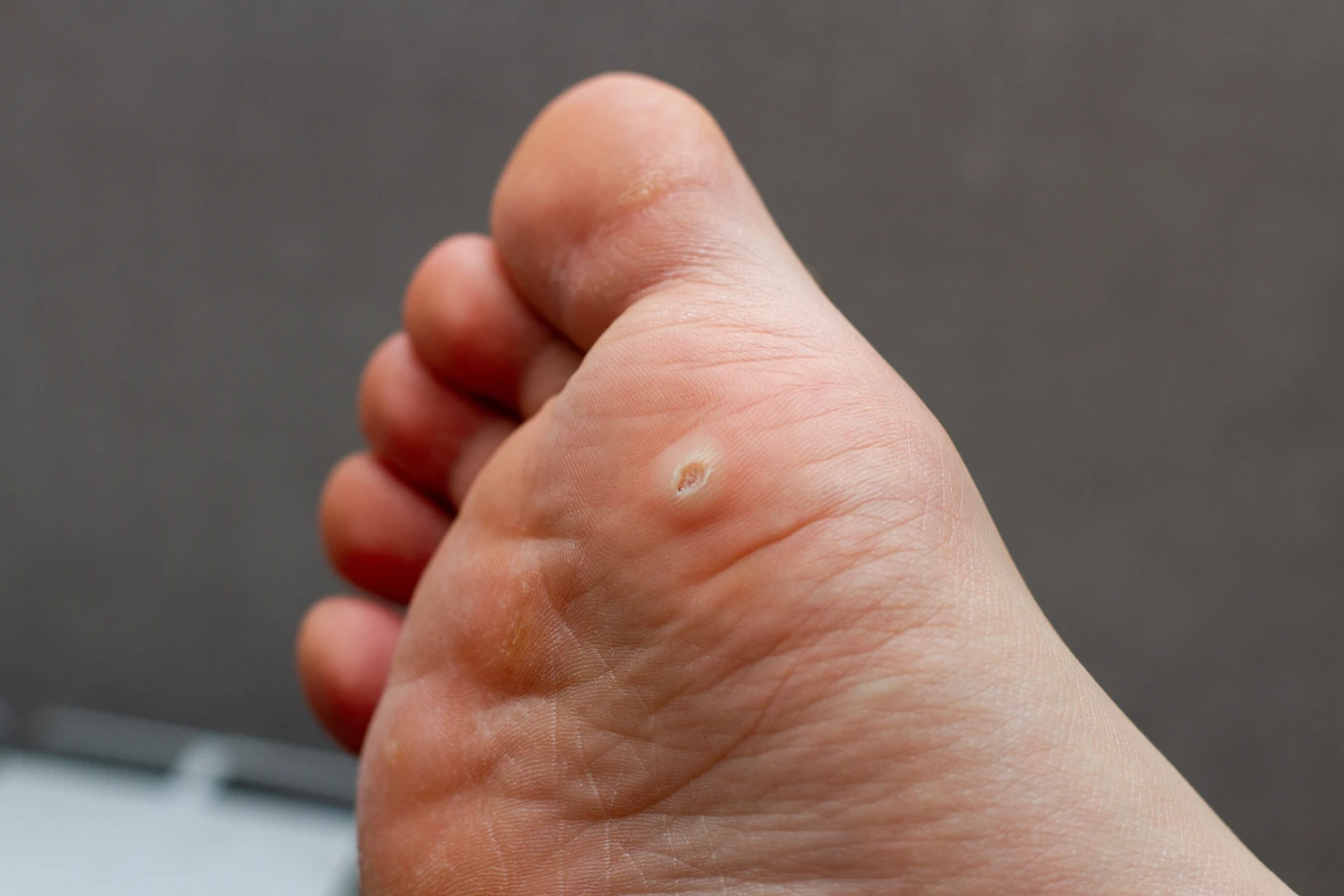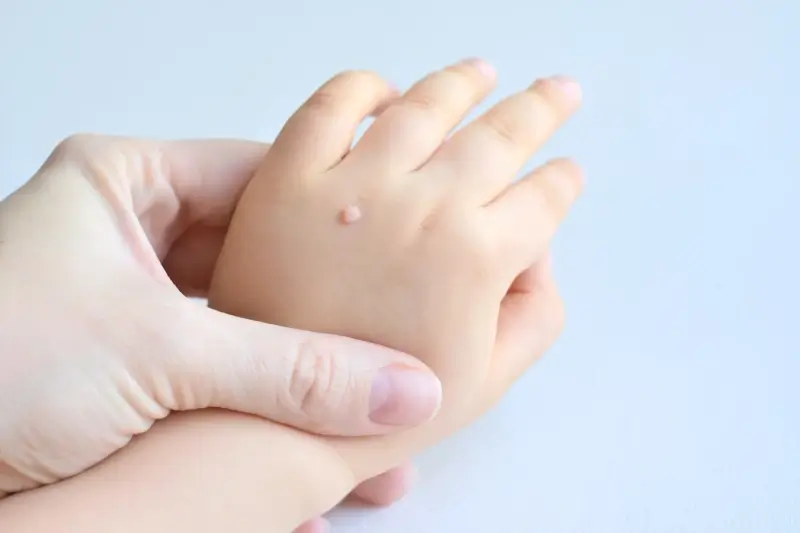
Podstawową przyczyną powstawania kurzajek jest infekcja wirusowa wywołana przez wirusa brodawczaka ludzkiego, powszechnie znanego jako HPV (Human Papillomavirus). Istnieje ponad 100 różnych typów tego wirusa, a każdy z nich ma tendencję do atakowania określonych obszarów skóry i błon śluzowych. Wirus HPV przenosi się drogą kontaktową, zarówno bezpośredniego kontaktu skóra-skóra, jak i poprzez kontakt z zainfekowanymi powierzchniami, takimi jak podłogi w publicznych łaźniach, basenach czy siłowniach, a także ręczniki czy inne przedmioty osobistego użytku. Po wniknięciu do organizmu wirus namnaża się w komórkach naskórka, prowadząc do ich nieprawidłowego wzrostu i tworzenia charakterystycznych zmian skórnych, czyli kurzajek. Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, co oznacza, że osoba zarażona może nie manifestować objawów przez długi czas. Warto podkreślić, że nie każdy kontakt z wirusem HPV skutkuje rozwojem kurzajki. Odporność organizmu, stan skóry oraz konkretny typ wirusa odgrywają znaczącą rolę w tym procesie.
Wirus HPV atakuje głównie głębsze warstwy naskórka, gdzie namnaża się w komórkach podstawnych. Następnie komórki te, zainfekowane i zmienione, zaczynają gwałtownie się dzielić i przesuwać ku powierzchni skóry. Ten przyspieszony proces proliferacji komórkowej prowadzi do powstania widocznych, wyniosłych zmian, które potocznie nazywamy kurzajkami. Charakterystyczna, grudkowata powierzchnia kurzajek wynika właśnie z niekontrolowanego wzrostu komórek naskórka. W niektórych przypadkach, zwłaszcza przy infekcji wirusami HPV typu 1, 2 i 4, mogą powstawać brodawki zwykłe, które są szorstkie w dotyku i często pojawiają się na dłoniach i palcach. Inne typy wirusa, jak HPV 6 i 11, mogą prowadzić do rozwoju brodawek płciowych, które mają inną lokalizację i wygląd. Wirus HPV jest bardzo powszechny w populacji, a większość osób w pewnym momencie swojego życia miała kontakt z tym wirusem, choć nie u każdego prowadzi to do widocznych zmian skórnych.
Co sprzyja rozwojowi kurzajek na skórze ludzkiej?
Istnieje szereg czynników, które mogą zwiększać ryzyko zarażenia się wirusem HPV i rozwoju kurzajek. Osłabiony układ odpornościowy jest jednym z kluczowych czynników predysponujących. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych (np. po przeszczepach organów) lub infekcji takich jak HIV, są bardziej podatne na infekcję HPV i mogą mieć trudności z samoistnym zwalczeniem wirusa. Dodatkowo, młodszy wiek, a zwłaszcza dzieciństwo i okres dojrzewania, charakteryzuje się zazwyczaj słabszą odpornością na wiele infekcji, w tym wirusowe, co czyni tę grupę wiekową bardziej podatną na kurzajki. Uszkodzona lub podrażniona skóra stanowi otwartą bramę dla wirusa. Nawet drobne skaleczenia, zadrapania, otarcia czy maceracja skóry (np. spowodowana długotrwałym kontaktem z wodą) ułatwiają wirusowi wniknięcie do organizmu. Dlatego też miejsca takie jak baseny, sauny czy siłownie, gdzie skóra jest często narażona na wilgoć i potencjalne mikrouszkodzenia, są miejscami o podwyższonym ryzyku infekcji.
Kontakt z wirusem HPV jest nieunikniony w środowisku, w którym żyjemy. Wirus ten jest niezwykle rozpowszechniony i przetrwały. W miejscach publicznych, gdzie wiele osób ma kontakt z tymi samymi powierzchniami, ryzyko transmisji wirusa jest znacznie wyższe. Szczególnie narażone są miejsca wilgotne i ciepłe, które sprzyjają namnażaniu się wirusa i utrzymywaniu jego aktywności. Do takich miejsc należą przede wszystkim:
- Publiczne prysznice i przebieralnie
- Baseny i aquaparki
- Sauny i łaźnie
- Sale gimnastyczne i siłownie
- Szkoły i przedszkola
- Miejsca publiczne z dużą ilością dotyku, jak poręcze
Dzielenie się osobistymi przedmiotami, takimi jak ręczniki, klapki czy narzędzia do pielęgnacji stóp, również stanowi istotne ryzyko przeniesienia wirusa. Podobnie, obgryzanie paznokci lub skórek wokół nich może ułatwić wirusowi wniknięcie do organizmu, zwłaszcza jeśli obecne są drobne ranki. Zrozumienie tych czynników pozwala na podjęcie świadomych działań profilaktycznych, mających na celu zminimalizowanie ryzyka infekcji.
Jakie są najczęściej występujące rodzaje kurzajek i ich lokalizacja?
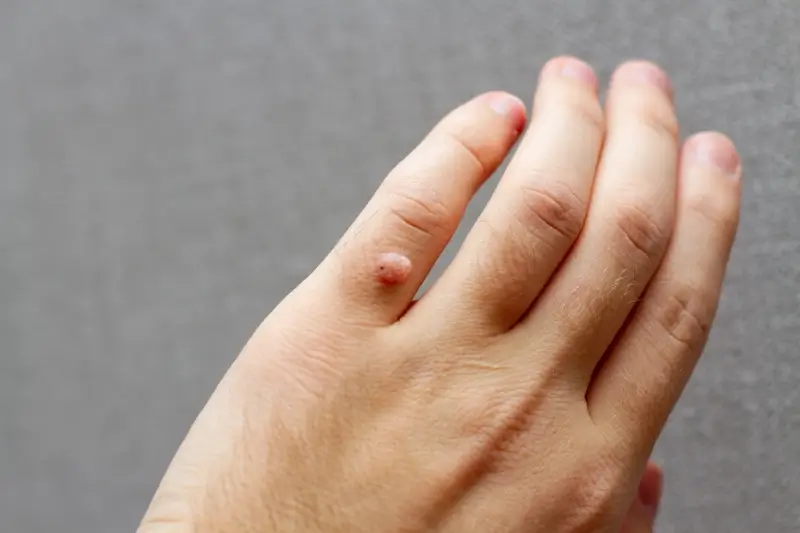
Warto również wspomnieć o mniej typowych, ale równie uciążliwych odmianach kurzajek. Brodawki nitkowate, zwane również palczastymi, mają wydłużony, cienki kształt i najczęściej pojawiają się na twarzy, szyi i pod pachami. Są one zazwyczaj miękkie i szybko rosną. Brodawki mozaikowe to skupiska małych brodawek, które tworzą większą, połączoną zmianę. Często występują na dłoniach i stopach. W obszarach narządów płciowych mogą pojawiać się kłykcimie, czyli brodawki płciowe, które są spowodowane innymi typami wirusa HPV i wymagają specjalistycznego leczenia. Należy podkreślić, że każda nowa zmiana skórna, zwłaszcza ta, która szybko rośnie, zmienia kolor lub krwawi, powinna być skonsultowana z lekarzem, aby wykluczyć inne, poważniejsze schorzenia.
Jak dochodzi do przenoszenia wirusa HPV między ludźmi?
Transmisja wirusa HPV, będącego przyczyną kurzajek, odbywa się głównie drogą bezpośredniego kontaktu ze skórą osoby zainfekowanej. Wirus znajduje się w komórkach naskórka i może wydostać się na powierzchnię skóry, gdzie może przetrwać przez pewien czas. Dotknięcie kurzajki, nawet jeśli jest ona niewielka i niewidoczna, może spowodować przeniesienie wirusa na własną skórę lub na skórę innej osoby. Wirus HPV jest bardzo zaraźliwy, a jego transmisja jest szczególnie łatwa w miejscach, gdzie skóra jest wilgotna i ciepła, co sprzyja jego przetrwaniu i namnażaniu. Dotyczy to między innymi wspomnianych już wcześniej basenów, saun czy publicznych łazienek. W takich miejscach, chodzenie boso, korzystanie z wspólnych ręczników czy nawet dotykanie powierzchni, na których mogą znajdować się cząsteczki wirusa, zwiększa ryzyko infekcji. Szczególnie narażone są osoby, które mają tendencję do nadmiernego pocenia się lub noszą nieoddychające obuwie, co tworzy idealne środowisko dla rozwoju wirusa na stopach.
Poza bezpośrednim kontaktem skóra-skóra, wirus HPV może być przenoszony również pośrednio, poprzez kontakt z zakażonymi przedmiotami, tzw. fomitami. Wszelkie przedmioty, które mają kontakt z zainfekowaną skórą, mogą stać się nośnikiem wirusa. Do takich przedmiotów należą:
- Ręczniki
- Ubrania
- Narzędzia do manicure i pedicure
- Sprzęt sportowy
- Obuwie
- Powierzchnie takie jak klamki, poręcze, deski sedesowe
Ważne jest, aby unikać dzielenia się osobistymi przedmiotami, zwłaszcza tymi, które mają bezpośredni kontakt ze skórą. Regularne mycie rąk, utrzymywanie higieny osobistej oraz dbanie o stan skóry, minimalizując jej uszkodzenia, to podstawowe kroki w zapobieganiu infekcji wirusem HPV. W przypadku dzieci, które są bardziej skłonne do zadrapań i kontaktu z różnymi powierzchniami, edukacja na temat higieny i unikania dzielenia się przedmiotami jest kluczowa.
Jak organizm radzi sobie z infekcją wirusową HPV?
Układ odpornościowy człowieka odgrywa kluczową rolę w walce z wirusem HPV. Gdy wirus wniknie do organizmu, układ immunologiczny rozpoznaje go jako obcego intruza i uruchamia mechanizmy obronne. Komórki odpornościowe, takie jak limfocyty T i makrofagi, próbują zniszczyć zainfekowane komórki oraz wyeliminować wirusa z organizmu. W wielu przypadkach, zwłaszcza u osób z silną odpornością, układ immunologiczny jest w stanie skutecznie zwalczyć infekcję HPV, zanim pojawią się jakiekolwiek widoczne zmiany skórne. W takiej sytuacji kurzajki mogą nie wystąpić wcale, lub też pojawić się, ale samoistnie zniknąć po pewnym czasie, gdy organizm odniesie zwycięstwo nad wirusem. Czas potrzebny na samoistne wyeliminowanie wirusa może być różny i zazwyczaj wynosi od kilku miesięcy do nawet dwóch lat. W tym okresie układ odpornościowy pracuje nad rozpoznaniem i zniszczeniem zainfekowanych komórek.
Jednakże, nie zawsze układ odpornościowy jest w stanie całkowicie pokonać wirusa. W niektórych przypadkach, szczególnie gdy odporność jest osłabiona lub gdy wirus jest szczególnie agresywny, infekcja może stać się przewlekła. Wtedy wirus HPV pozostaje w komórkach skóry i może prowadzić do powstania uporczywych kurzajek, które trudno jest usunąć. W takich sytuacjach, nawet po leczeniu, istnieje ryzyko nawrotu infekcji, ponieważ wirus może pozostawać w organizmie w stanie uśpienia. Warto również zaznaczyć, że niektóre typy wirusa HPV, zwłaszcza te związane z wysokim ryzykiem rozwoju nowotworów, mogą wpływać na układ odpornościowy w sposób, który utrudnia jego skuteczne działanie. Dlatego też, w przypadku uporczywych lub nawracających kurzajek, zawsze zaleca się konsultację z lekarzem, który może ocenić sytuację i zalecić odpowiednie metody leczenia.
Jak zapobiegać powstawaniu kurzajek u dorosłych i dzieci?
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na ograniczeniu kontaktu z wirusem HPV i wzmocnieniu naturalnej odporności organizmu. Kluczowe jest utrzymywanie wysokiego poziomu higieny osobistej. Regularne mycie rąk, zwłaszcza po powrocie do domu, po skorzystaniu z toalety publicznej czy przed jedzeniem, jest podstawowym środkiem zapobiegawczym. Unikanie dzielenia się osobistymi przedmiotami, takimi jak ręczniki, klapki czy przybory do golenia, również znacząco zmniejsza ryzyko przeniesienia wirusa. W miejscach publicznych, gdzie ryzyko infekcji jest podwyższone, warto stosować dodatkowe środki ostrożności. Noszenie klapek pod prysznicem i na basenie, unikanie chodzenia boso w miejscach publicznych, a także staranne wycieranie skóry po kąpieli, pomaga chronić skórę przed wnikaniem wirusa. Warto dbać o skórę, nawilżając ją i chroniąc przed uszkodzeniami. Suche i popękane dłonie czy stopy są bardziej podatne na infekcje.
Wzmocnienie ogólnej odporności organizmu jest równie ważne. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie stresu pozytywnie wpływają na funkcjonowanie układu immunologicznego. W przypadku dzieci, edukacja na temat higieny i unikania dzielenia się przedmiotami powinna być wpajana od najmłodszych lat. Warto również zwrócić uwagę na ewentualne urazy skóry, takie jak skaleczenia czy zadrapania, i odpowiednio je pielęgnować, aby zapobiec infekcji. W sytuacjach, gdy istnieje wysokie ryzyko kontaktu z wirusem HPV, na przykład w niektórych grupach zawodowych lub u osób prowadzących aktywne życie towarzyskie, można rozważyć szczepienia przeciwko wirusowi HPV, które chronią przed najbardziej niebezpiecznymi typami wirusa, zmniejszając ryzyko rozwoju nie tylko kurzajek, ale również nowotworów. Szczepienia te są szczególnie zalecane dla młodzieży, ale mogą być również stosowane u dorosłych.
Kiedy należy udać się do lekarza w sprawie kurzajek?
Chociaż większość kurzajek jest niegroźna i można je leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza jest absolutnie wskazana. Jeśli kurzajka jest bardzo bolesna, szybko rośnie, zmienia kolor, krwawi lub wykazuje inne niepokojące zmiany, należy jak najszybciej skonsultować się z lekarzem pierwszego kontaktu lub dermatologiem. Może to być oznaka nie tylko uporczywej infekcji wirusowej, ale również innych, potencjalnie groźniejszych schorzeń skórnych, takich jak zmiany nowotworowe. Szczególną ostrożność należy zachować w przypadku pojawienia się nowych zmian skórnych na twarzy, w okolicy narządów płciowych lub na stopach, ponieważ mogą one wymagać specyficznego leczenia.
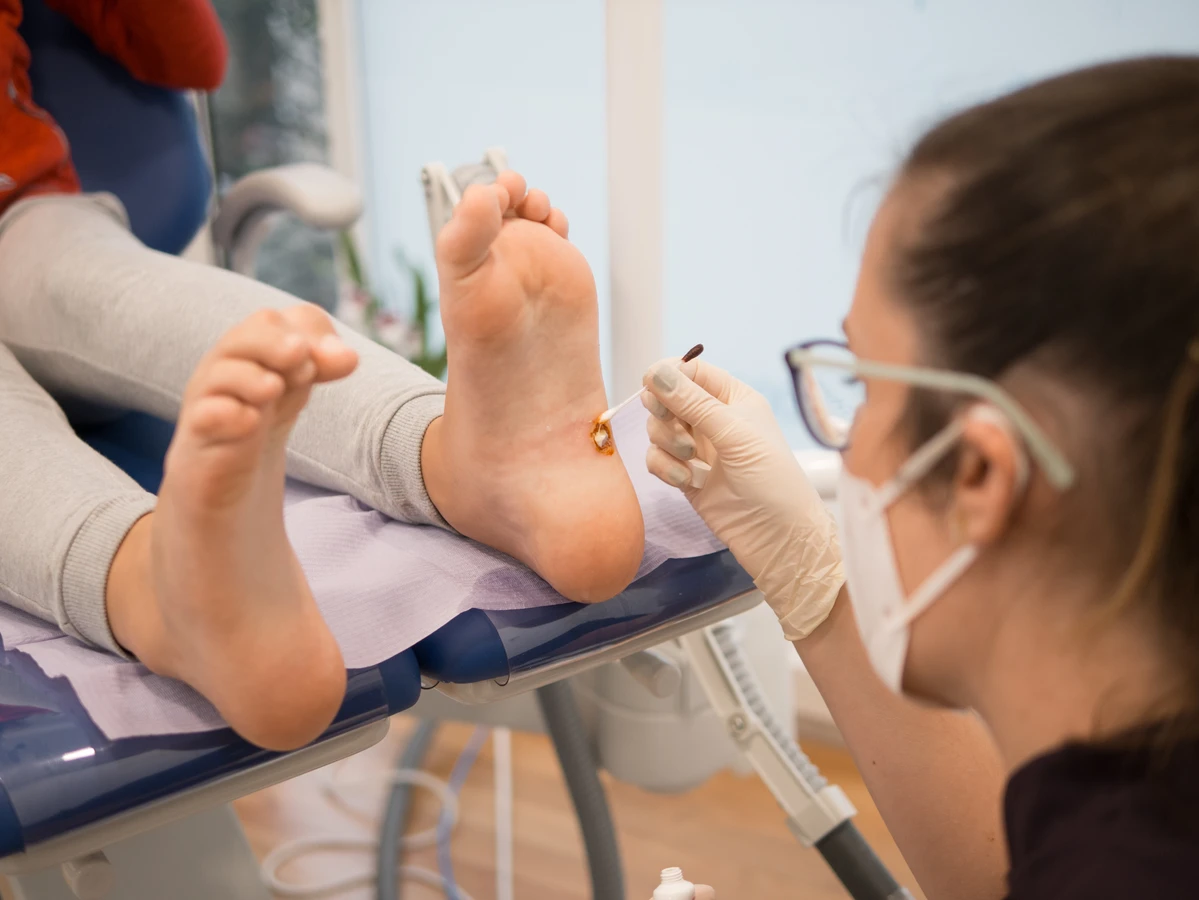
Warto również udać się do lekarza, jeśli kurzajki nawracają pomimo stosowania dostępnych metod leczenia, lub jeśli są zlokalizowane w miejscach, gdzie domowe sposoby są trudne lub niebezpieczne do zastosowania, na przykład na paznokciach czy w okolicach oczu. Osoby z osłabionym układem odpornościowym, na przykład po przeszczepach organów, chorujące na cukrzycę lub inne choroby przewlekłe, powinny zawsze konsultować się z lekarzem w przypadku pojawienia się kurzajek, ponieważ ich organizm może mieć trudności z samoistnym zwalczeniem infekcji. Lekarz będzie w stanie prawidłowo zdiagnozować zmianę, ocenić jej charakter i zaproponować najskuteczniejszą metodę leczenia, która może obejmować krioterapię (wymrażanie), elektrokoagulację, laseroterapię lub aplikację specjalistycznych preparatów. Profesjonalna ocena jest również ważna, aby wykluczyć inne schorzenia, które mogą naśladować kurzajki, takie jak odciski czy rogowacenie łojowe.
„`