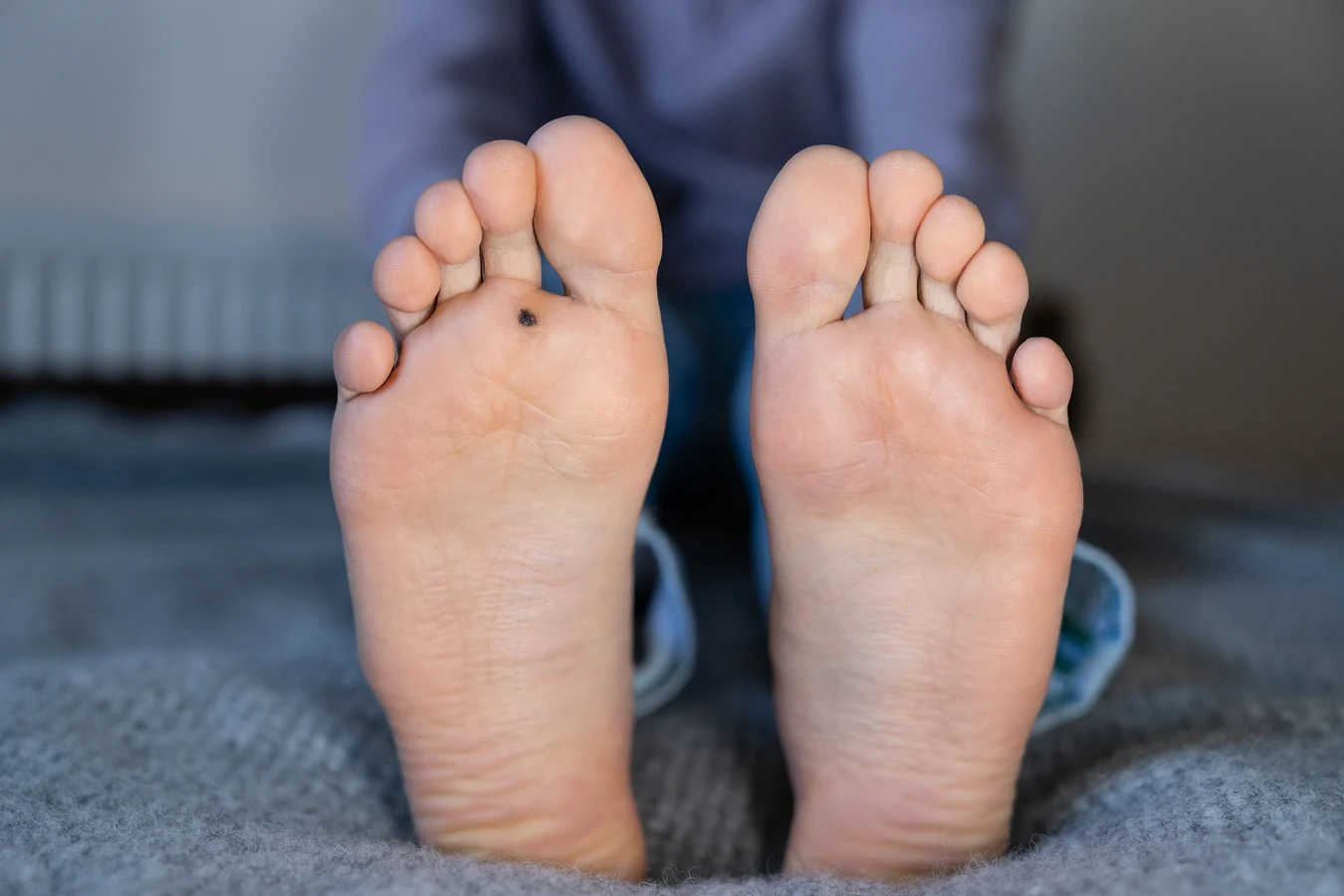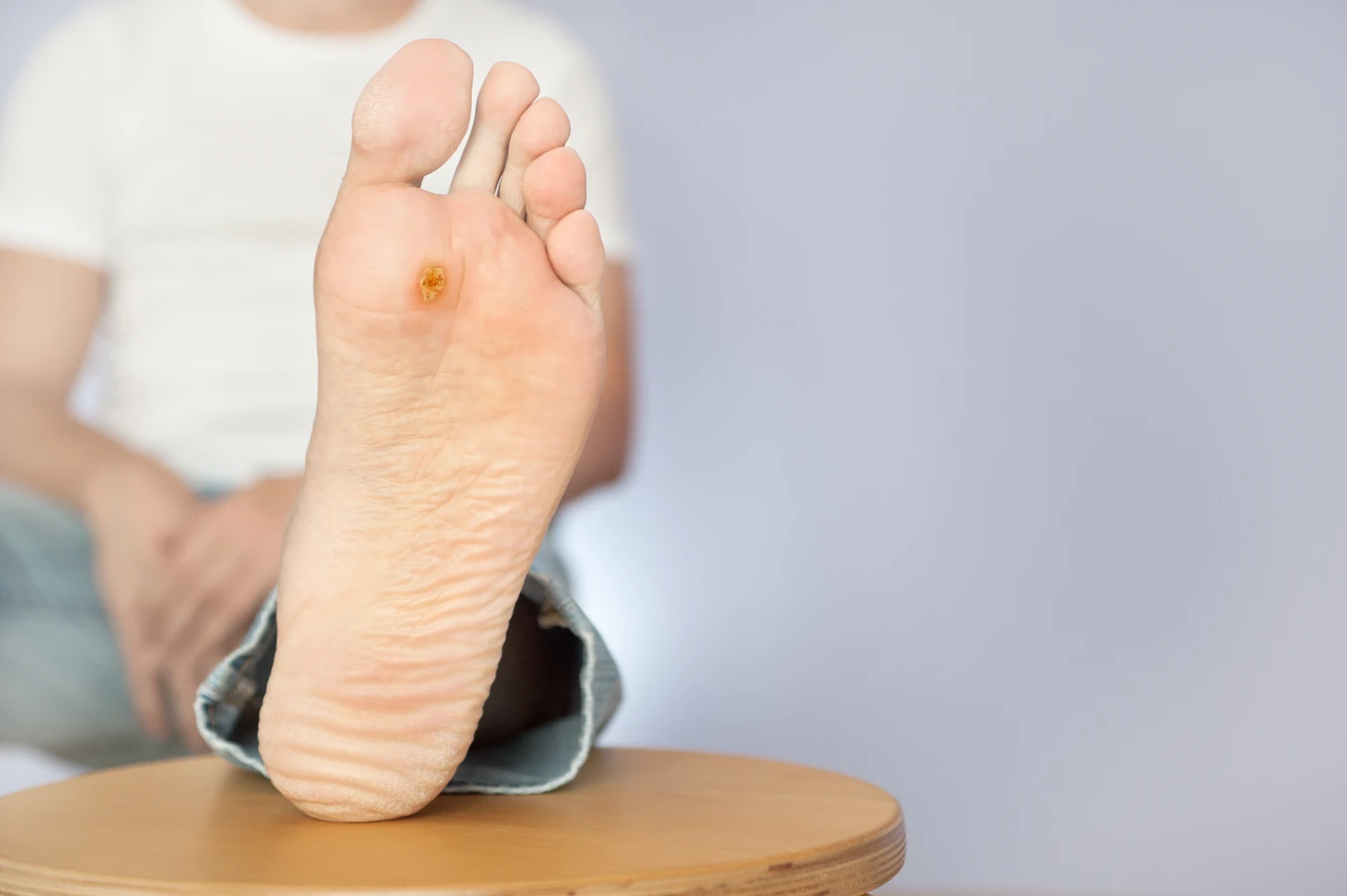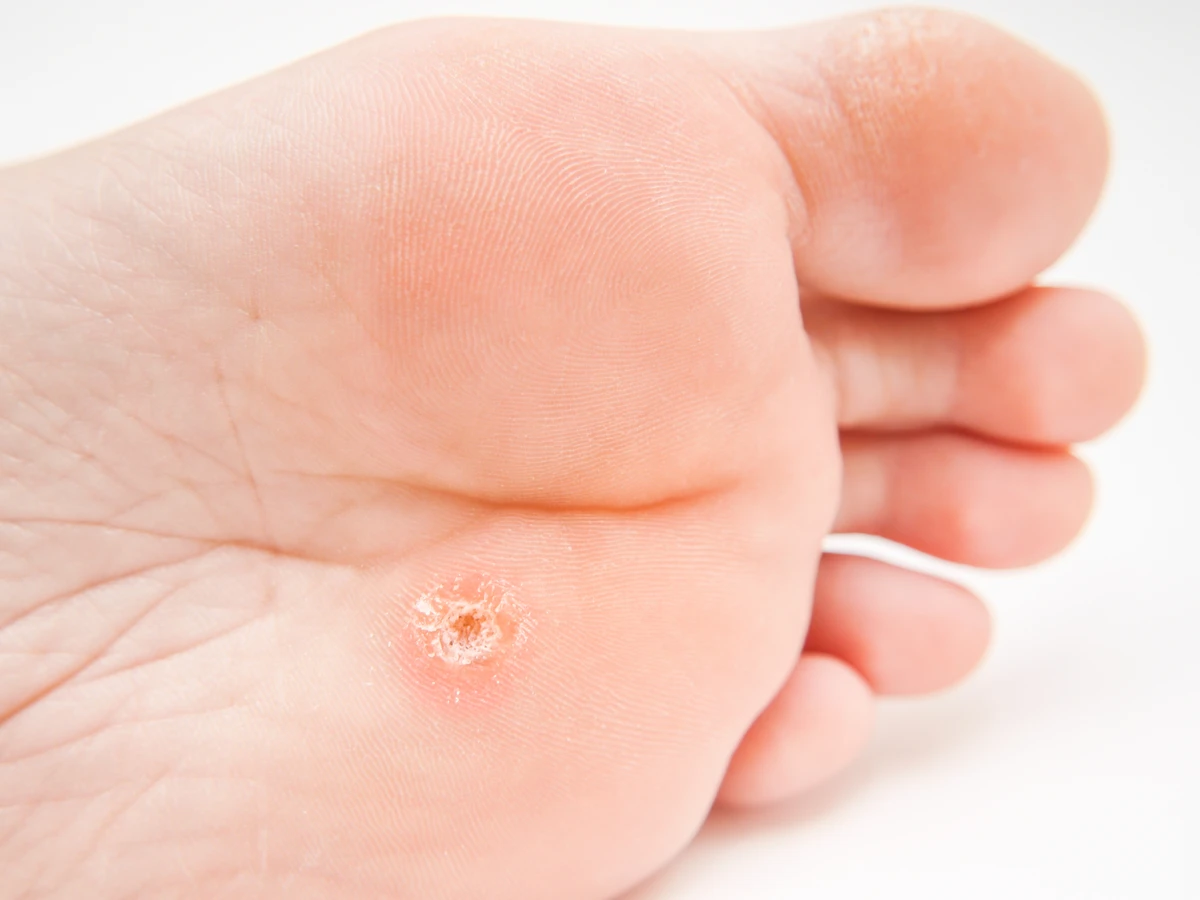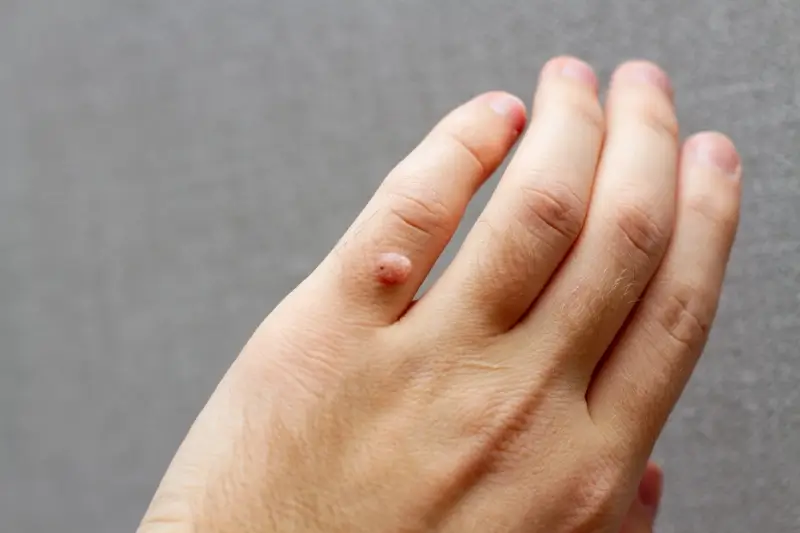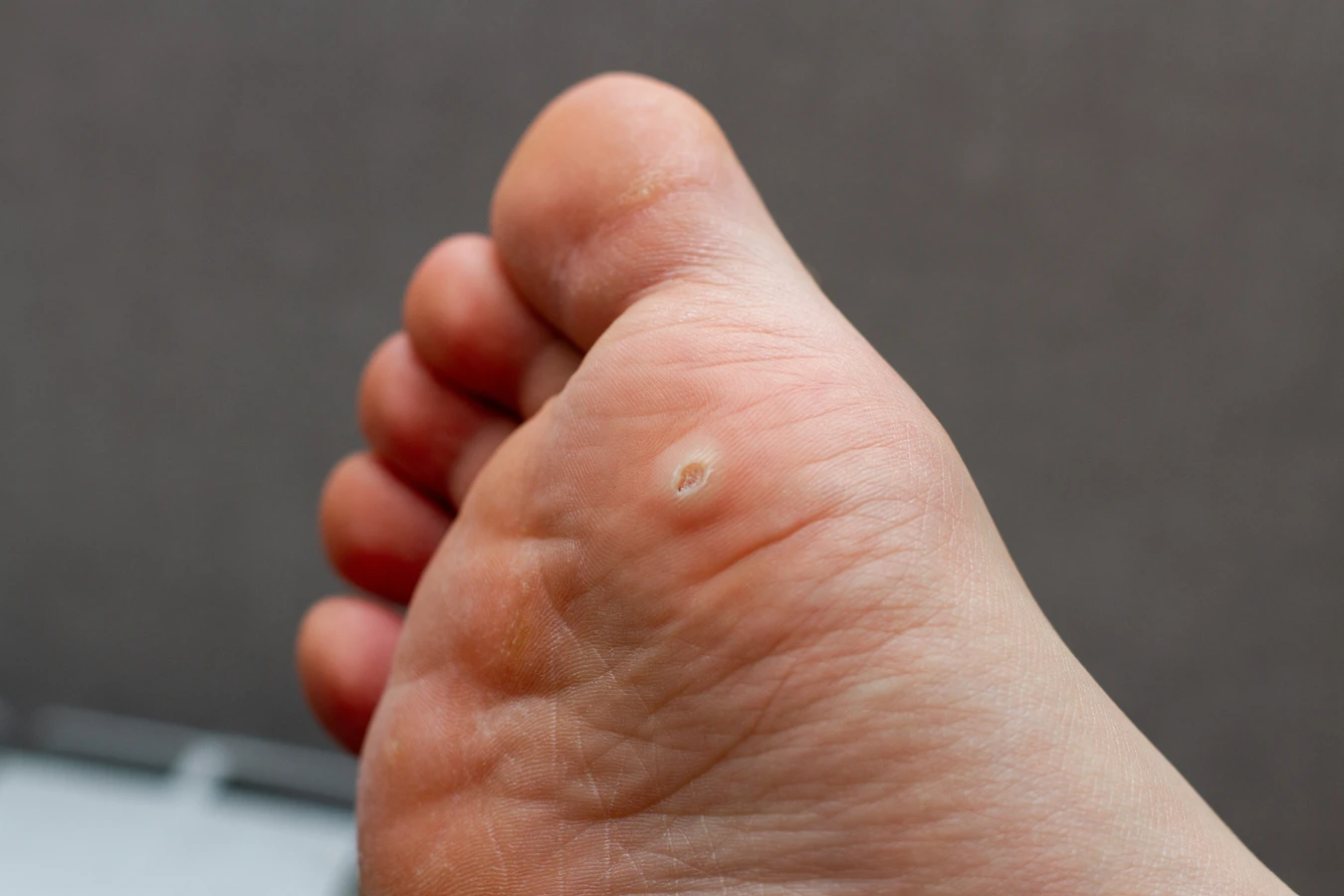
Kurzajki, powszechnie znane również jako brodawki, to nieestetyczne zmiany skórne, które mogą pojawić się w dowolnym miejscu na ciele, choć najczęściej lokalizują się na dłoniach i stopach. Ich pojawienie się często budzi niepokój i pytania o pochodzenie. Kluczowym czynnikiem wywołującym kurzajki jest infekcja wirusowa. Konkretnie, za ich rozwój odpowiada wirus brodawczaka ludzkiego, czyli Human Papillomavirus (HPV).
Wirus HPV jest niezwykle rozpowszechniony w populacji i istnieje wiele jego typów. Nie wszystkie typy wirusa HPV prowadzą do powstania kurzajek, ale te, które to powodują, mają zdolność wnikania do komórek naskórka poprzez mikroskopijne uszkodzenia skóry. Po wniknięciu wirus namnaża się w komórkach, prowadząc do ich nieprawidłowego wzrostu i różnicowania. Skutkiem tego procesu jest charakterystyczny, wyniosły kształt brodawki, często o chropowatej powierzchni.
Infekcja HPV jest zazwyczaj nabywana przez bezpośredni kontakt z wirusem. Może to nastąpić poprzez dotknięcie zainfekowanej skóry innej osoby lub przez kontakt z przedmiotami, na których wirus przetrwał, takimi jak ręczniki, obuwie czy powierzchnie w miejscach publicznych, zwłaszcza tam, gdzie panuje wilgoć, jak baseny czy siłownie. Warto podkreślić, że nosicielstwo wirusa nie zawsze objawia się widocznymi zmianami skórnymi. Wiele osób jest nosicielami HPV, ale ich układ odpornościowy skutecznie zwalcza infekcję, zapobiegając rozwojowi kurzajek.
Zrozumienie, że kurzajki są wynikiem infekcji wirusowej, jest kluczowe dla właściwego podejścia do ich leczenia i profilaktyki. Nie są to zmiany o podłożu bakteryjnym, grzybiczym ani pasożytniczym, a ich leczenie wymaga strategii ukierunkowanych na eliminację wirusa lub stymulację odpowiedzi immunologicznej organizmu. Wiedza ta pozwala również na rozwianie wielu mitów i obaw związanych z tym powszechnym schorzeniem skórnym.
Jak wirus brodawczaka ludzkiego prowadzi do powstawania kurzajek
Mechanizm powstawania kurzajek jest ściśle powiązany z biologią wirusa brodawczaka ludzkiego (HPV). Po wniknięciu do organizmu, wirus ten wybiera jako swój cel komórki nabłonka wielowarstwowego płaskiego, które tworzą zewnętrzną warstwę skóry oraz błony śluzowe. Szczególnie podatne na infekcję są miejsca, gdzie naskórek jest cieńszy lub uszkodzony, na przykład przez drobne skaleczenia, otarcia czy pęknięcia skóry.
Gdy wirus dostanie się do wnętrza komórki, rozpoczyna proces replikacji swojego materiału genetycznego. Niektóre typy HPV mają zdolność do integrowania swojego DNA z DNA komórki gospodarza, co może prowadzić do zmian w jej funkcjonowaniu. Jednak w przypadku kurzajek, wirus głównie namnaża się w komórkach nabłonka, nie integrując się głęboko z jego genomem. W efekcie komórki te zaczynają się nieprawidłowo dzielić i rosnąć, co objawia się widocznym zgrubieniem i hiperkeratozą, czyli nadmiernym rogowaceniem.
Wirus HPV wpływa również na proces dojrzewania komórek naskórka. Zamiast prawidłowo się złuszczać, zainfekowane komórki gromadzą się na powierzchni skóry, tworząc charakterystyczną, chropowatą strukturę kurzajki. Wirus może także stymulować powstawanie nowych naczyń krwionośnych w obrębie brodawki, co może być widoczne jako drobne, czarne punkciki na jej powierzchni, często mylnie brane za zanieczyszczenia.
Częstość występowania kurzajek jest bardzo wysoka, zwłaszcza u dzieci i młodzieży, których układ odpornościowy jest jeszcze w fazie rozwoju i może być mniej skuteczny w zwalczaniu infekcji wirusowych. U osób dorosłych, posiadających silniejszą odporność, infekcja HPV może przebiegać bezobjawowo lub zostać samoistnie zwalczona przez organizm. Jednak w przypadku obniżonej odporności, na przykład w wyniku chorób przewlekłych, terapii immunosupresyjnej lub stresu, ryzyko rozwoju widocznych kurzajek wzrasta.
Czynniki sprzyjające powstawaniu kurzajek u osób
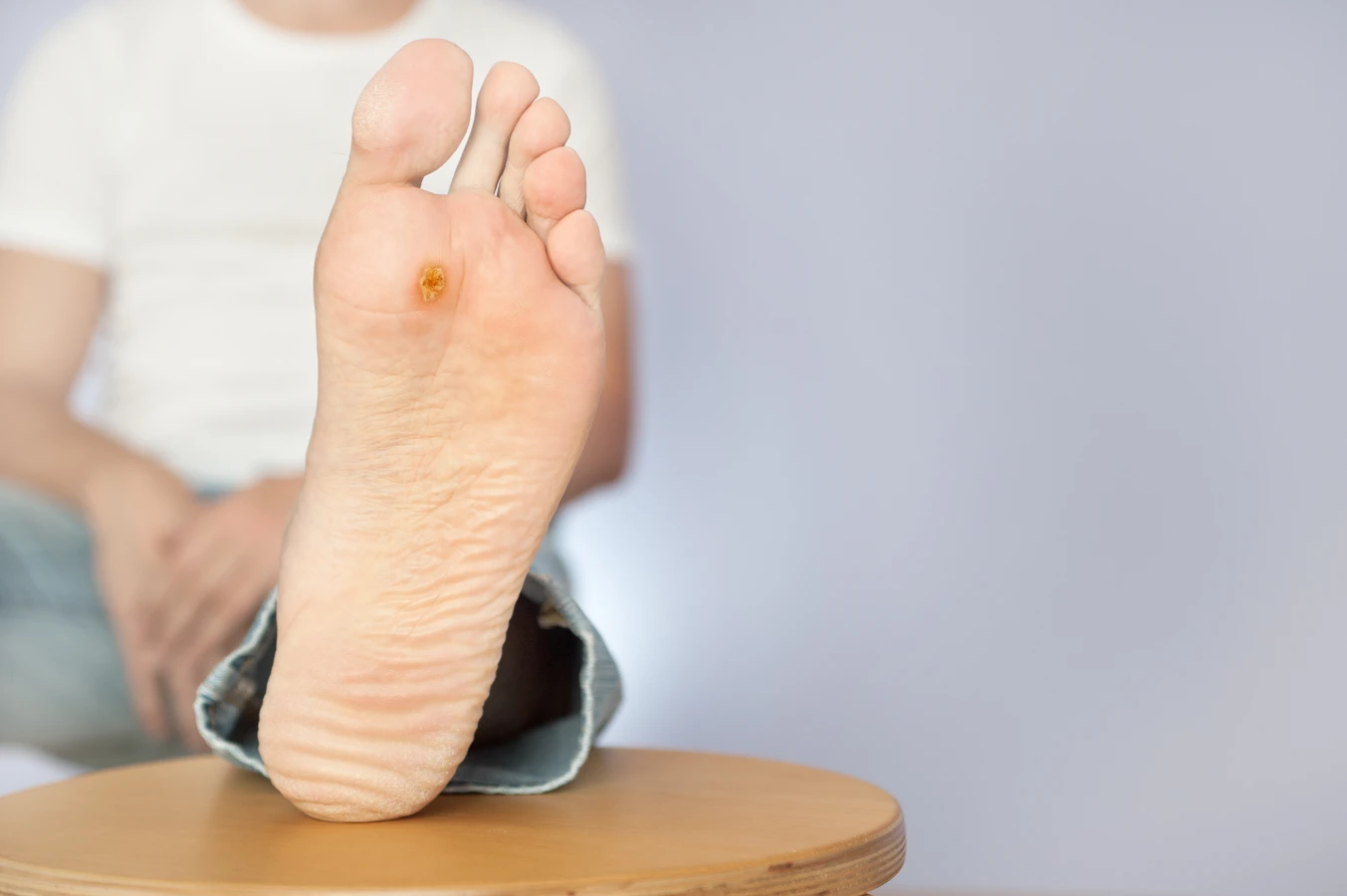
Osłabiony układ odpornościowy stanowi jedną z głównych przyczyn, dla których wirus HPV może łatwiej zainfekować organizm i wywołać kurzajki. Dzieje się tak u osób cierpiących na choroby przewlekłe, takie jak cukrzyca, HIV/AIDS, czy u pacjentów poddawanych chemioterapii lub leczeniu immunosupresyjnemu po przeszczepach narządów. Również przewlekły stres i niedostateczna ilość snu mogą negatywnie wpływać na funkcjonowanie układu immunologicznego.
Wilgotne i ciepłe środowisko jest idealnym miejscem dla przetrwania i rozwoju wirusa HPV. Dlatego miejsca takie jak baseny, sauny, szatnie, a także wspólne prysznice, stanowią potencjalne źródło infekcji. Noszenie nieprzewiewnego obuwia, szczególnie w ciepłe dni, może sprzyjać nadmiernemu poceniu się stóp, tworząc warunki sprzyjające rozwojowi kurzajek na stopach, zwanych potocznie kurzajkami podeszwowymi.
Drobne uszkodzenia skóry, takie jak skaleczenia, zadrapania, pęknięcia naskórka, stanowią „bramę” dla wirusa HPV. Dzieci, które często bawią się na zewnątrz, mogą łatwiej zadrapać lub skaleczyć skórę, co zwiększa ryzyko infekcji. Podobnie osoby pracujące fizycznie, narażone na częste mikrourazy skóry, mogą być bardziej podatne na zakażenie.
Używanie wspólnych przedmiotów higieny osobistej, takich jak ręczniki, pilniki do paznokci czy pumeks, może prowadzić do przenoszenia wirusa między osobami. Chociaż nie jest to główny sposób transmisji, w pewnych okolicznościach może przyczynić się do rozprzestrzeniania infekcji.
Niektóre typy kurzajek, na przykład te pojawiające się na stopach, mogą być bardziej zaraźliwe. Osoby, które mają skłonność do ich powstawania, powinny zachować szczególną ostrożność, aby nie rozprzestrzeniać wirusa na inne części ciała lub na inne osoby. Warto pamiętać, że nawet po wyleczeniu jednej kurzajki, wirus może pozostać w organizmie, co zwiększa ryzyko pojawienia się nowych zmian w przyszłości.
Miejsce powstawania kurzajek a sposób ich przenoszenia
Lokalizacja kurzajek na ciele może dostarczyć cennych wskazówek dotyczących sposobu, w jaki doszło do infekcji wirusem brodawczaka ludzkiego (HPV). Różne typy wirusa preferują różne obszary skóry, a także różne drogi transmisji są bardziej prawdopodobne w zależności od miejsca pojawienia się zmiany.
Najczęściej kurzajki pojawiają się na dłoniach, palcach i stopach. Na dłoniach i palcach mogą być wynikiem bezpośredniego kontaktu z zainfekowaną osobą lub przedmiotem, a także samoinokulacji, czyli przeniesienia wirusa z innej części ciała na dłoń. Na stopach, zwłaszcza w postaci brodawek podeszwowych, infekcja często następuje w miejscach publicznych o dużej wilgotności, takich jak baseny czy siłownie. Chodzenie boso w takich miejscach sprzyja kontaktowi wirusa z naskórkiem stóp, który często jest narażony na mikrouszkodzenia.
Kurzajki mogą również pojawić się na twarzy, zwłaszcza w okolicy ust i nosa. W tym przypadku często dochodzi do infekcji poprzez dotykanie zainfekowanych powierzchni, a następnie przeniesienie wirusa na skórę twarzy. U dzieci, które często dotykają twarzy brudnymi rękami, jest to częsta droga zakażenia. Niektóre typy HPV mogą powodować powstawanie brodawek płaskich, które są mniejsze i gładsze niż typowe kurzajki, i mogą pojawiać się w większych skupiskach, również na twarzy.
W przypadku brodawek płciowych, które pojawiają się w okolicach narządów płciowych, infekcja jest przenoszona drogą płciową. Wirusy HPV odpowiedzialne za te zmiany są inne niż te powodujące typowe kurzajki na skórze. Ważne jest, aby rozróżniać te dwa rodzaje infekcji, ponieważ postępowanie i ryzyko powikłań są inne.
Samoinokulacja, czyli przenoszenie wirusa z jednej części ciała na drugą, jest częstym zjawiskiem, szczególnie jeśli osoba ma tendencję do drapania lub gryzienia kurzajek. W ten sposób wirus może być przeniesiony z dłoni na inne części ciała, lub odwrotnie. Dlatego tak ważne jest, aby nie drapać i nie rozdrapywać istniejących zmian, a także zachować higienę rąk.
Warto również wspomnieć o tak zwanych kurzajkach mozaikowych, które tworzą skupiska drobnych brodawek, często na niewielkim obszarze. Mogą one świadczyć o bardziej intensywnej infekcji lub o obniżonej odporności miejscowej.
Profilaktyka i zapobieganie powstawaniu kolejnych kurzajek
Choć całkowite uniknięcie kontaktu z wirusem brodawczaka ludzkiego (HPV) jest trudne ze względu na jego powszechność, istnieje szereg skutecznych metod profilaktyki, które mogą znacząco zmniejszyć ryzyko zachorowania lub powstawania kolejnych zmian skórnych. Kluczem jest dbałość o higienę, wzmocnienie odporności oraz unikanie sytuacji sprzyjających infekcji.
Podstawą profilaktyki jest zachowanie odpowiedniej higieny osobistej. Regularne mycie rąk, zwłaszcza po powrocie do domu, przed posiłkami czy po skorzystaniu z miejsc publicznych, jest niezwykle ważne. Należy unikać dotykania nieumytymi rękami twarzy, oczu i ust, ponieważ mogą one stanowić drogę wejścia dla wirusa.
W miejscach publicznych, takich jak baseny, sauny, siłownie czy szatnie, zaleca się noszenie obuwia ochronnego, na przykład klapków. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zakażonymi powierzchniami. Po skorzystaniu z takich miejsc, warto dokładnie umyć i osuszyć stopy.
Ważne jest, aby nie dzielić się przedmiotami osobistego użytku, takimi jak ręczniki, skarpetki, obuwie czy narzędzia do pielęgnacji stóp. Dotyczy to również grzebieni i szczotek do włosów, jeśli występują zmiany skórne na skórze głowy.
Wzmocnienie ogólnej odporności organizmu odgrywa kluczową rolę w walce z infekcjami wirusowymi. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie stresu to czynniki, które wspierają prawidłowe funkcjonowanie układu immunologicznego. Osoby z obniżoną odpornością powinny szczególnie dbać o te aspekty.
W przypadku osób, które miały już kurzajki, niezwykle ważne jest, aby nie rozdrapywać i nie drapać istniejących zmian. Może to prowadzić do samoinokulacji i przeniesienia wirusa na inne części ciała. Po kontakcie z kurzajką lub po jej leczeniu, należy dokładnie umyć ręce.
Warto również zaznaczyć, że istnieją szczepionki przeciwko niektórym typom wirusa HPV, które zapobiegają infekcjom odpowiedzialnym za raka szyjki macicy i inne nowotwory. Chociaż te szczepionki nie chronią przed wszystkimi typami wirusa powodującymi kurzajki, są one ważnym elementem profilaktyki zdrowotnej.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż kurzajki są zazwyczaj zmianami łagodnymi i często ustępują samoistnie, istnieją sytuacje, w których konsultacja z lekarzem jest wskazana lub wręcz konieczna. Wczesne rozpoznanie i odpowiednie leczenie mogą zapobiec rozprzestrzenianiu się infekcji, zmniejszyć ryzyko powikłań i przyspieszyć proces gojenia.
Jeśli kurzajki pojawiają się w nietypowych miejscach, takich jak okolice narządów płciowych, należy niezwłocznie skonsultować się z lekarzem. Mogą to być brodawki płciowe, które wymagają innego podejścia diagnostycznego i terapeutycznego niż typowe kurzajki skórne. Wczesne rozpoznanie może zapobiec potencjalnym powikłaniom, w tym ryzyku rozwoju nowotworów związanych z niektórymi typami HPV.
W przypadku, gdy kurzajki są liczne, szybko się rozprzestrzeniają lub są bardzo bolesne, warto zasięgnąć porady lekarza. Może to świadczyć o osłabionym układzie odpornościowym lub o nietypowej reakcji organizmu na infekcję. Lekarz może zalecić badania w celu oceny ogólnego stanu zdrowia i ewentualnego leczenia.
Zmiany, które budzą wątpliwości co do swojej natury, powinny zostać zbadane przez specjalistę. Jeśli kurzajka zmienia kolor, kształt, krwawi, swędzi lub boli, może to sugerować inne schorzenie, na przykład zmianę nowotworową. Lekarz dermatolog przeprowadzi dokładną diagnostykę, w tym ewentualne badanie histopatologiczne, aby wykluczyć inne przyczyny.
Osoby z obniżoną odpornością, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV lub chorujące na cukrzycę, powinny zgłaszać się do lekarza przy pierwszych objawach kurzajek. Ich organizm może mieć trudności z samodzielnym zwalczeniem infekcji, a nieleczone kurzajki mogą prowadzić do poważniejszych problemów zdrowotnych.
Jeśli domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach lub gdy kurzajki nawracają pomimo stosowania dostępnych środków, wizyta u lekarza jest uzasadniona. Lekarz może zaproponować bardziej zaawansowane metody leczenia, takie jak krioterapia, elektrokoagulacja, laseroterapia czy leczenie farmakologiczne.
„`